淋巴瘤是中国最常见的恶性肿瘤之一
淋巴瘤是我国最常见的恶性肿瘤之一,每年新发淋巴瘤患者约10万人,发病率逐年上升,并呈年轻化趋势。
淋巴瘤种类繁多,因此又被称为 "千面肿瘤"。如果能及早发现淋巴瘤并准确狙击,就能避免它的肆虐吗?
淋巴瘤的病因
淋巴瘤的病因尚不明确。感染、遗传、免疫缺陷、职业和环境接触都是潜在的致病因素。
感染
-幽门螺杆菌 - 胃 MALT 淋巴瘤
-丙型肝炎病毒 - 脾边缘区淋巴瘤
-EBV - NKT 细胞淋巴瘤
免疫缺陷
艾滋病是一种获得性免疫缺陷疾病,感染艾滋病的患者罹患 NHL 的风险增加 100 倍以上,罹患 HL 的风险增加 10-20 倍。
遗传
第一代亲属罹患淋巴瘤的风险轻微增加,但单卵双生子如果其中一个兄弟姐妹罹患 HL,另一个兄弟姐妹罹患这种疾病的风险是异卵双生子的 100 倍。
职业和环境接触
有机溶剂、染发剂、紫外线和吸烟与 NHL 的发病有关。
淋巴瘤的类型
根据病理分类
霍奇金淋巴瘤
-结节型
-结节型淋巴细胞占优势型(5)
非霍奇金淋巴瘤
B 细胞淋巴瘤
T 细胞淋巴瘤
-NK 细胞淋巴瘤
根据肿瘤细胞增殖速度和自然病程分类
-惰性
-侵袭性
-高度侵袭性
每种淋巴瘤还可根据病理特征继续细分,目前有近 100 种淋巴瘤亚型。
淋巴瘤的症状
全身症状
-不明原因的发热
-盗汗
-体重减轻(过去 6 个月中不明原因的体重减轻超过 10)
-皮肤瘙痒
-虚弱等
局部症状
无痛性进行性淋巴结肿大
常触及浅表淋巴结,如颈部、锁骨上区、腋窝和腹股沟。
不同部位的淋巴结肿大可引起相应的压迫症状
-压迫神经引起疼痛。
-上腔静脉受压导致上腔静脉综合征。
-气管受压导致咳嗽、胸闷、呼吸困难和发绀。
结外病变
发生在胃肠道可引起腹痛、恶心和胃肠道出血。
如何诊断淋巴瘤?
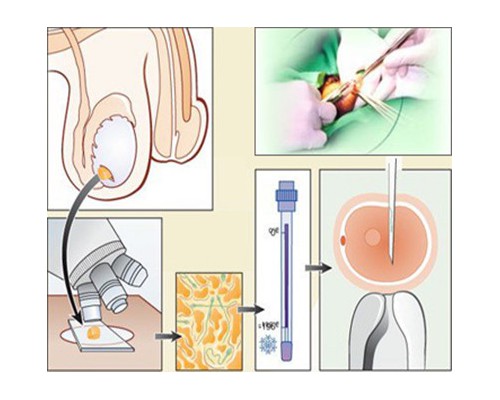
病理活检是诊断淋巴瘤的金标准。
-高度怀疑淋巴瘤,需要进行活检以明确诊断。
-可通过手术切除可触及的浅表淋巴结。
-如无浅表淋巴结,可根据患者初诊症状选择相应部位的CT或MR检查,如发现病灶可尝试活检。
明确病理诊断后,还需要进行 PET-CT 和骨髓穿刺+活检等全身检查,以明确分期。此外,还需要完成血常规、肝肾功能、β2-MG、传染病等检查。
活检会导致肿瘤扩散吗?
活检一般不会导致肿瘤扩散。
-如果是淋巴结清扫,建议手术切除完整的淋巴结。
-如果是胃镜或结肠镜活检,钳夹肿瘤部位的组织,创伤小,只有少量血液或组织液渗出,一般不会引起肿瘤扩散。
-如果是穿刺活检,是在穿刺部位进入针鞘,直达肿瘤边缘,穿刺针通过针鞘进入肿瘤内,穿刺针在整个过程中不会在正常组织内形成针道,肿瘤种植的风险极低。
活检明确诊断后,开始正规治疗,肿瘤不会有可乘之机。
淋巴瘤的规范化治疗
目前常用的是 2014 版鲁加
淋巴瘤的分期分为 4 个阶段,I 期和 II 期称为局限期,III 期和 IV 期称为进展期。
惰性淋巴瘤
局限期
可进行放射治疗和手术等局部治疗。
-一些预后不良的淋巴瘤可能需要系统治疗。
-某些特定类型的淋巴瘤也需要接受对抗疗法。
-如果化疗或放疗对受累区域的毒性大于可能的临床获益,可选择观察等待。
进展期
进展期惰性淋巴瘤是一种无法治愈的疾病,病情进展缓慢。
-没有治疗指征,可选择观察等待。
-如果有治疗指征,可以选择化疗、免疫疗法和临床研究。
侵袭性淋巴瘤
治疗较为复杂,如弥漫大B细胞淋巴瘤,将根据年龄和预后进行分层。
如何降低淋巴瘤的复发率?
淋巴瘤治疗后5年无瘤生存者仍有远处复发的风险,也存在并发第二肿瘤的风险。因此,淋巴瘤患者出院后的自我管理非常重要。
坚持遵医嘱用药
不要中断治疗,任何停药都应在咨询医生后进行。
坚持长期随访
第一年每3个月复查一次,第二年每6个月复查一次,3年以上每年复查一次,但不同亚型的淋巴瘤复查时间可能不同,需遵医嘱。
▌ 健康的生活方式
-养成良好的生活习惯,规律作息,不过度劳累,不吸烟,不酗酒,远离致癌物质,如烧烤食品、烟熏食品、油炸食品、霉变食品等,尽量避免感染。
-合理膳食,均衡营养,少食多餐,多吃蔬菜和水果,经常食用全谷物食品,限制添加糖的摄入等。
-适量运动,运动量不宜过大,可以散步、太极、瑜伽等。
-乐观心态,坦然面对常见不良反应和疾病复发,多与家人、朋友沟通交流。