奥希替尼耐药后怎么办,2024年奥希替尼耐药后用什么药代替,有哪些新的选择
携带EGFR敏感突变的晚期肺癌病友,可能会接受奥希替尼治疗,遗憾的是,多数患者因靶向耐药而导致治疗失败。好在如何克服靶向药物耐药已经成为临床专家目前重点关注的领域,随着药物研发的进步,该领域已经涌现出一些有前景的治疗方法。(特别提醒:文章中展示的部分药物尚处于研究阶段,未获得批准,请患者咨询专业医生后,拟定治疗方案)。
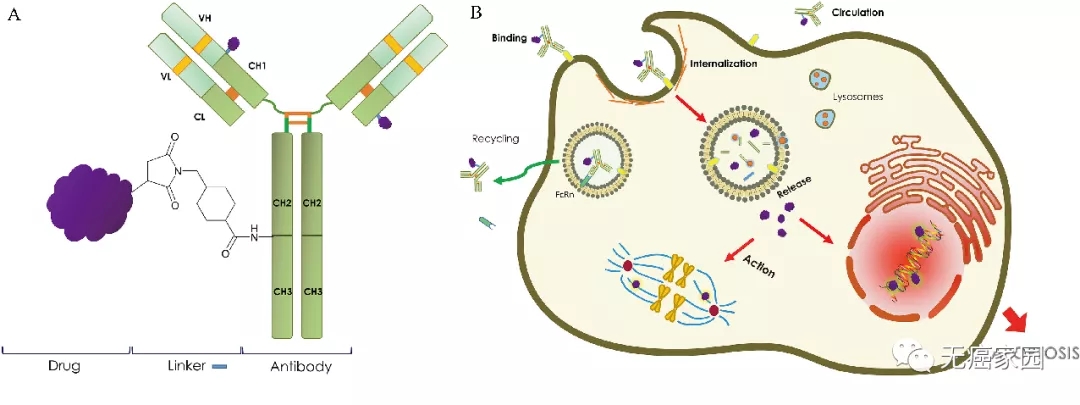
一、抗体偶联药物(ADC)
抗体偶联药物是目前研究的热点,相当于给传统的化疗装上制导装置,通过肿瘤细胞表面的“定位”,将化疗药物定向递送至肿瘤组织中,从而克服传统化疗“狂轰滥炸”的特点。肿瘤细胞表面的“定位”即所谓的“抗原”。根据结合的肿瘤表面定位不同,出现了许多不同的抗体偶联药物,部分药物已经陆续公布研究数据,有望为患者的治疗带来潜在新选择。
01、针对HER-3的抗体偶联药物——HER3-Dxd
一方面,这款药物可以通过肿瘤细胞表面的“定位”——HER3,结合到肿瘤细胞表面,另一方面,通过连接装置携带化疗药物,从而达到治疗目的。
研究中,研究者共纳入225例接受过靶向治疗且接受过传统化疗后疾病进展的患者,其中209例患者接受第三代靶向药物治疗后耐药。
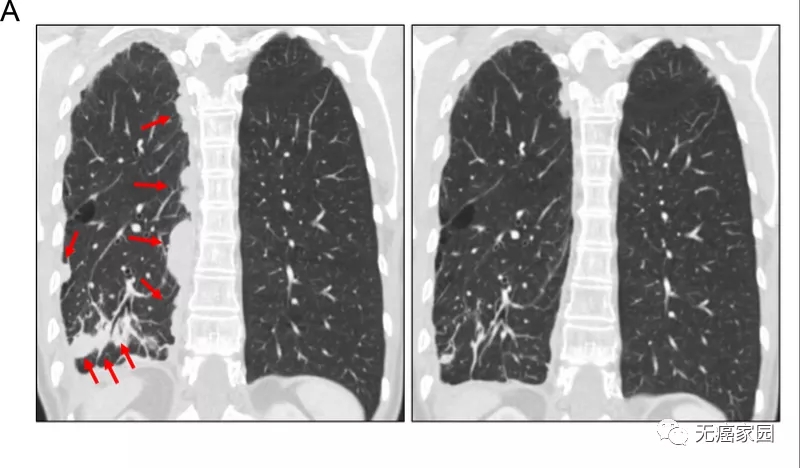
结果显示:这部分患者接受HER3-Dxd治疗后,整体客观缓解率为29.2%(客观缓解率指肿瘤缩小超过30%的患者比例),疾病控制率为72.7%(指瘤体缩小患者及瘤体增大但未超过20%的患者之和所占比例),中位PFS(可以理解为所有患者平均疾病控制时间)为5.5个月,中位OS(可以理解为全部患者的平均生存时间)为11.9个月。
对于病友关心的脑转移情况,研究者也进行了相应的数据分析。即使有脑转移的患者,ORR也能达到28.7%,和无脑转移患者30.9%的ORR相比,几乎不存在区别。
进一步分析发现,无论男性还是女性,都可以从治疗中获益,ORR分别为28.0%和32.3%。
由于三代靶向药物存在非常多不同的耐药机制,那不同的耐药机制是否会对患者的疗效造成影响呢?实际上并不会,依赖EGFR通路的耐药机制和不依赖EGFR通路的耐药机制,患者的ORR分别为32.4%和27.2%。
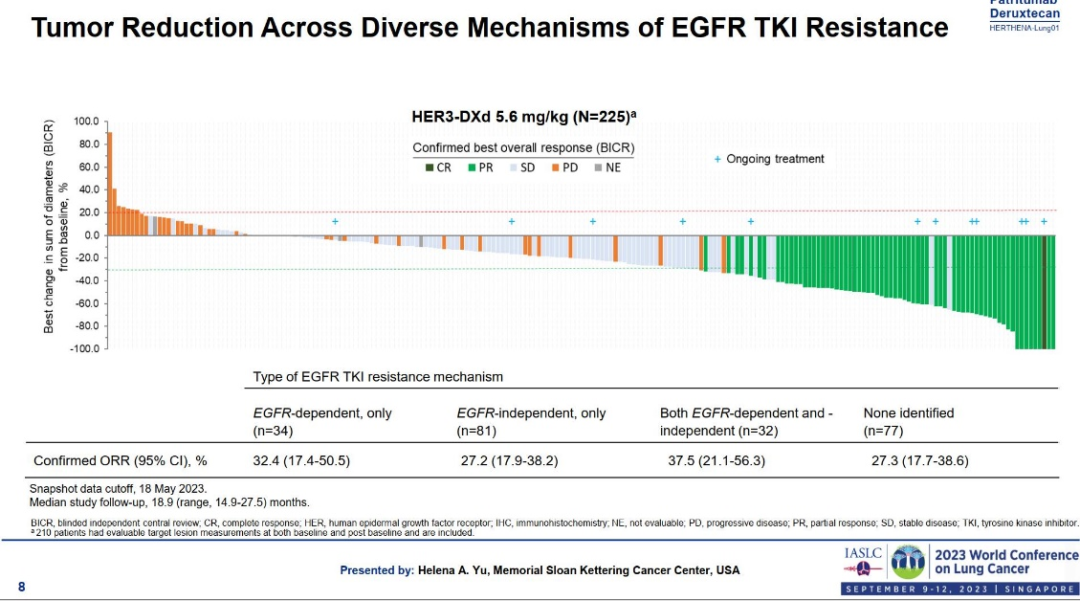
患者的短期疗效(向下的竖线越长,代表肿瘤退缩越明显,疗效越好)
3度及以上不良反应发生率为64.9%,其中,45.3%的患者出现的不良反应考虑与治疗药物有关,严重不良反应发生率为15.1%。
02、针对TROP-2的抗体偶联药物——Dato-Dxd
这款药物的表面“定位”装置是一种名为TROP-2的蛋白,通过连接装置携带化疗药物。
临床研究中,研究者纳入转移性非小细胞肺癌患者,患者携带包括EGFR在内的多种可接受靶向药物治疗的突变,所有患者靶向药物耐药后均接受化疗。
研究共纳入137例患者,其中,60%的患者接受过含铂双药及靶向治疗,36%的患者接受过免疫治疗,60%的患者接受过两种以上的治疗,基本均为多药耐药的患者。
结果显示:在EGFR突变这组患者中,ORR为43.6%,DCR为82.1%,中位PFS为5.8个月,3度以上不良反应发生率为29%。
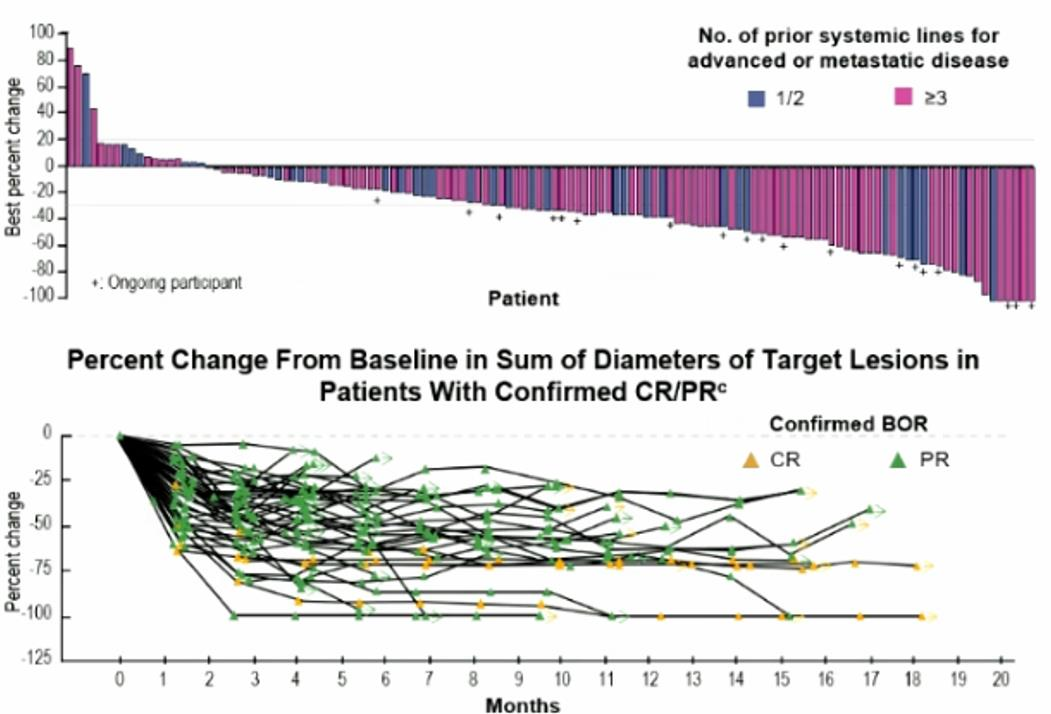
患者的短期疗效
整体而言,抗体偶联药物在靶向耐药的患者中提供了非常重要的治疗选择。但需要特别注意的是:虽然上述药物均展示了抗肿瘤活性和疗效,但目前尚处于研究的后期阶段,部分数据仍然在监管部门审核中,适应症暂未获得批准。
二、免疫治疗
对肺癌稍有了解的病友都知道,免疫治疗主要是针对不能接受靶向药物治疗的肺癌患者。那么,免疫治疗也可以用在EGFR突变的患者中吗?答案是肯定的。需要注意的是,对于有突变的患者,由于靶向治疗效果远远好于免疫治疗,因此,靶向治疗仍然是这部分患者的首选药物,且目前的研究已经发现,靶向药物与免疫药物的联合应用可能会造成严重不良反应,因此,目前免疫治疗主要与化疗联合,用于克服靶向耐药。
01、阿替利珠单抗+贝伐单抗+双药化疗
今年欧洲肿瘤内科年会上,研究者报道了一项III期随机对照临床研究,来探索免疫联合化疗克服靶向药物耐药的可能。
研究者纳入转移性非小细胞肺癌患者,患者携带EGFR突变且接受靶向药物治疗后耐药。符合入组标准的患者按2:1的比例随机分为当前的标准治疗(培美曲塞联合卡铂)或在此基础上进一步联合阿替利珠单抗(针对PD-L1的免疫检查点抑制剂)及贝伐珠单抗(抑制血管生成的药物)。最终,4药联合和双药组分别入组154例和74例患者。
结果显示:两组中位PFS分别为8.5个月和5.6个月,降低38%的疾病进展或死亡风险。从短期疗效看,这一组合可以带来瘤体的明显缩小,两组的ORR分别为69.5%和41.9%,DCR分别为96.7%和87.8%。虽然疗效有明显提高,但不良反应同样有明显升高,两组3度不良反应发生率分别为40.4%和21.6%。
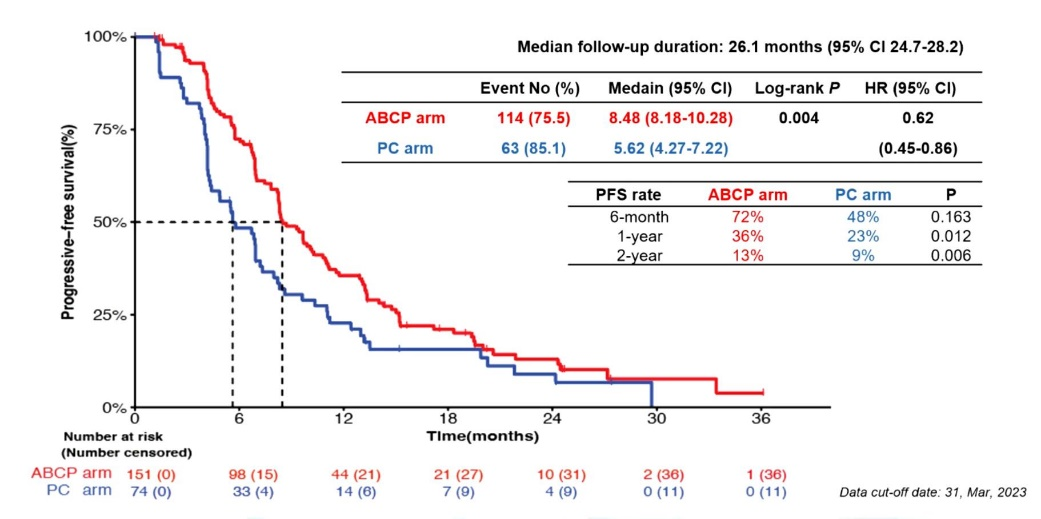
两组的PFS(两条曲线分开的越明显,说明疗效差距越大)
02、信迪利单抗+贝伐单抗+双药化疗
国内药物同样做过类似的研究——信迪利单抗+贝伐单抗+含铂双药化疗治疗靶向耐药的患者。
这项研究中,符合入组标准的患者,按照1:1:1的比例分为四药联合(信迪利单抗+贝伐珠单抗+培美曲塞+顺铂)或三药联合(信迪利单抗+培美塞+顺铂)或双药联合(培美曲塞+顺铂),以比较这三种不同治疗模式的疗效及安全性。
数据发现,四药组和双药组的中位PFS为6.9个月和4.3个月,降低疾病进展或死亡风险达54%,两组ORR分别为44%和25%,DCR分别为83%和72%。
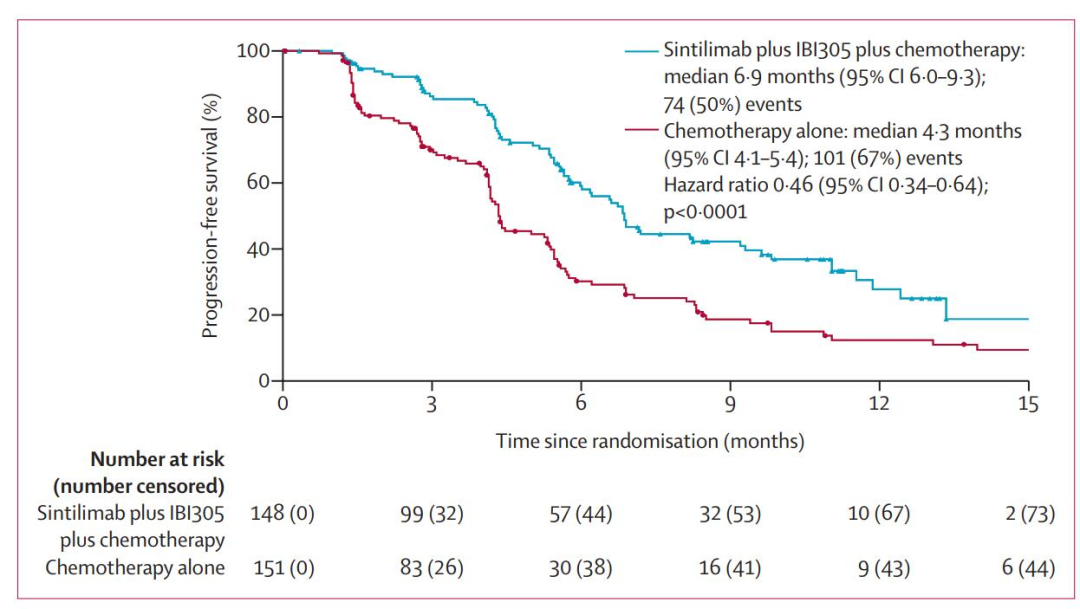
PD-1联合化疗克服靶向耐药
不过,两个研究都有一个共同的遗憾:最终的总体生存无差异,也就是说,免疫与化疗联合用,或者化疗耐药后放在后面用,最终并未影响患者的总体生存。
小结
在中国人群中,EGFR突变是最常见的突变类型,约40%的患者携带这一突变类型,随着一代/二代/三代靶向药物的临床应用,患者总体生存时间逐渐延长,从最初的12个月,延长至22个月,并进一步延长至38个月,目前部分研究中,患者的整体生存时间已经突破4年,有了很大提升。每一次耐药问题的解决,都代表了患者治疗瓶颈被克服,生存时间得以延长。如何克服靶向药物耐药是目前临床专家和企业研发人员共同关心的问题,相信后续会有更多新的治疗手段涌现,为患者更长期的生存带来保障。

张波
上海交通大学医学院附属胸科医院呼吸与危重症医学科医师
《LancetOncology》、《BMCCancer》等杂志审稿人
研究方向:晚期肺癌的综合治疗。以第一作者身份在《Cancer》、《LungCancer》、《ClinicalLungCancer》等杂志发表SCI收录论文8篇;累计IF:35分;在《JAMAOncology》发表评论1篇(IF:25分)在世界肺癌大会、欧洲肺癌大会、欧洲肿瘤内科年会亚洲分会进行壁报讨论/展示4次;2018ELCCTravelGrant;2018ESMO-AsianMeritAward奖项获得者;参与科技部重大专项、国家自然科学基金及多中心临床试验等多项研究。