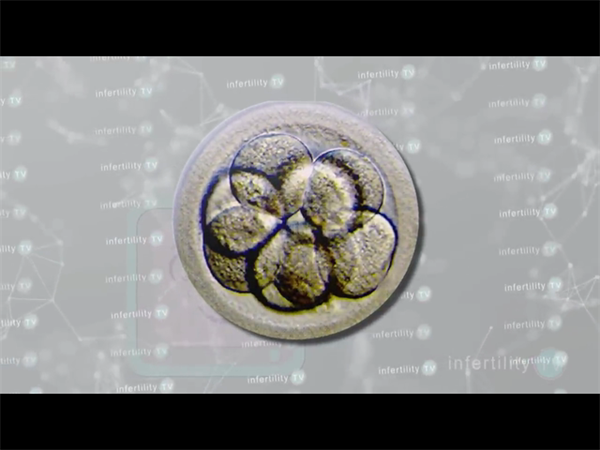
在辅助生殖技术不断发展的当下,囊胚培养与移植已成为提高妊娠率的重要手段。其中4bb囊胚作为临床常用的优质胚胎类型,其着床成功率备受关注。所谓4bb囊胚,是指发育至第5或第6天、处于扩张期且内细胞团与滋养层细胞质量均达中等偏上水平的胚胎。尽管4bb囊胚已具备较好的发育潜能,但着床过程仍受多重因素影响,并非所有移植都能成功妊娠。对于备孕家庭而言,了解这些关键因素并针对性调整,是提升着床成功率的核心路径。
一、胚胎自身质量:着床成功的先天基础
胚胎质量是决定着床可能性的首要因素 ,即使同为4bb囊胚,其内在发育潜能仍存在细微差异。临床评估胚胎质量主要依赖形态学观察与动态发育监测,具体可从以下三方面分析:
| 评估维度 | 具体指标 | 对着床的影响机制 | 优化建议 |
|---|---|---|---|
| 形态学特征 | 内细胞团(ICM)致密程度 | ICM将发育为胎儿本体,致密性不足可能导致胎儿发育迟缓或停育 | 选择ICM细胞边界清晰、排列规则的囊胚;实验室可通过延时摄影系统筛选高致密性胚胎 |
| 滋养层细胞(TE)均匀性与碎片率 | TE负责侵入内膜建立血供,碎片率高或分布不均会降低侵入效率 | 优先选择TE细胞大小一致、碎片占比<5%的囊胚;避免移植反复出现高碎片率的胚胎 | |
| 发育动力学 | 卵裂球分裂同步性 | 同步分裂反映胚胎基因组稳定性,异步分裂可能增加染色体异常风险 | 通过胚胎发育时间轴监测(如D2分裂为4细胞、D3为8细胞),筛选分裂节奏规律的胚胎 |
| 囊胚形成时间 | D5形成囊胚的潜能优于D6,延迟形成可能与卵子或精子质量相关 | 优先移植D5形成的4bb囊胚;若仅有D6囊胚,需结合其他指标综合评估 | |
| 遗传学状态 | 染色体非整倍体率 | 约30%的4bb囊胚存在染色体数目或结构异常,直接导致着床失败或早期流产 | 高龄(≥35岁)或有反复种植失败史者,可考虑囊胚滋养层活检联合PGT-A检测 |
值得注意的是,胚胎质量的评估需结合实验室技术与临床经验。部分机构引入人工智能辅助评分系统,通过分析数千例胚胎发育图像建立模型,能更精准识别高潜能胚胎。备孕女性在取卵周期前,可通过改善卵子质量(如补充辅酶Q10、调整促排方案)间接提升胚胎质量,为后续着床奠定基础。

二、母体生理状态:着床成功的土壤条件
母体的整体健康水平直接影响子宫内膜的容受性与胚胎的营养供给 。即使胚胎质量优异,若母体存在代谢异常、内分泌紊乱或器官功能障碍,着床过程仍可能受阻。以下是需重点关注的四类生理指标:
| 生理系统 | 关键指标 | 正常范围/理想状态 | 异常对着床的影响 | 调理方向 |
|---|---|---|---|---|
| 内分泌系统 | 黄体功能(孕酮水平) | 移植后血清孕酮>25ng/ml,且持续稳定 | 孕酮不足会导致内膜分泌转化不全,无法支持胚胎黏附 | 遵医嘱补充天然孕酮(如阴道凝胶、肌注制剂),避免自行停药 |
| 甲状腺功能(TSH) | 备孕期TSH<2.5mIU/L,妊娠期<2.0mIU/L | 甲减会抑制内膜血流,甲亢可能导致胚胎发育异常 | 孕前筛查甲功五项,必要时服用左甲状腺素钠片调整 | |
| 代谢系统 | 血糖(空腹/餐后2小时) | 空腹<5.6mmol/L,餐后2小时<7.8mmol/L | 高血糖会引发内膜氧化应激,损伤滋养层细胞侵入能力 | 控制精制糖摄入,增加膳食纤维,必要时使用胰岛素增敏剂 |
| 生殖系统 | 子宫动脉血流阻力指数(RI) | 移植周期RI<0.85,双侧子宫动脉搏动指数(PI)<2.0 | 血流阻力高会减少内膜血供,导致胚胎缺氧缺血 | 适度运动(如快走、瑜伽)改善循环,严重者可遵医嘱使用阿司匹林或低分子肝素 |
除客观指标外,母体的年龄与体重也是不可忽视的因素。 女性35岁后卵巢功能显著下降,卵子染色体异常率升高,直接影响胚胎质量 ;而BMI(体重指数)>28或<18.5时,内分泌与代谢易失衡,需通过饮食调整与规律运动将BMI控制在18.5-23.9的理想区间。此外,长期熬夜、吸烟、过量饮酒等行为会干扰下丘脑垂体卵巢轴功能,备孕阶段需严格戒除。
三、子宫内膜容受性:着床成功的窗口匹配
子宫内膜容受性指内膜在特定时期接受胚胎着床的能力 ,这一能力呈周期性变化,仅存在于月经周期的第20-24天(对应排卵后6-10天),称为着床窗口期。若4bb囊胚移植时间与窗口期错位,即使胚胎优质也难以成功。评估与优化内膜容受性需关注以下要点:
| 评估项目 | 检测方法 | 理想状态 | 异常表现及对着床的影响 | 干预措施 |
|---|---|---|---|---|
| 内膜厚度 | 经阴道超声测量(排卵后7天) | 7-14mm,且回声均匀 | <7mm时血供不足,>14mm可能存在息肉或粘连,均降低着床率 | 内膜薄者可使用雌激素贴剂或宫腔灌注粒细胞集落刺激因子;过厚者需排查内膜病变 |
| 内膜形态 | 超声分型(A/B/C型) | 排卵后B型(三线征清晰)最佳 | A型(增殖期)过早,C型(分泌晚期)过晚,均错过窗口期 | 通过激素调节(如补充孕激素)促进内膜向B型转化 |
| 容受性分子标记 | ERA检测(子宫内膜容受性基因表达谱) | 个体化窗口期(多数人为排卵后7天±1天) | 约30%人群窗口期偏移,盲目移植易导致失败 | 反复种植失败者可进行ERA检测,指导个性化移植时间 |
| 内膜血流 | 彩色多普勒超声(子宫动脉+内膜下血流) | 子宫动脉RI<0.85,内膜下可见点状/条状血流信号 | 血流稀疏或无血流时,胚胎无法获取足够氧气与营养 | 口服血管扩张剂或局部理疗(如热敷下腹部)改善血流 |
临床中常见误区是将内膜厚度作为唯一标准,实际上 厚度达标但血流差或分子标记异常的内膜,容受性依然低下 。例如,部分女性内膜厚度达10mm,但内膜下血流缺失,移植后胚胎因缺氧难以存活。因此,需结合多维度指标综合判断,而非单一追求厚度数值。
四、免疫微环境:着床成功的平衡调控
胚胎携带父母双方抗原,母体免疫系统需对其产生耐受而非排斥,这一过程依赖于免疫微环境的精细平衡 。若免疫反应过强(如NK细胞活性过高、Th1/Th2细胞因子失衡),可能攻击胚胎导致着床失败;反之,免疫抑制过度则可能增加感染风险。以下是需重点关注的免疫因素:
| 免疫类型 | 关键指标 | 正常范围/理想状态 | 异常对着床的影响 | 干预策略 |
|---|---|---|---|---|
| 固有免疫 | 外周血NK细胞比例(CD56+CD16+) | <12% | 比例>12%时会释放穿孔素、颗粒酶破坏胚胎滋养层 | 严重者可使用免疫球蛋白或环孢素A调节 |
| 适应性免疫 | Th1/Th2细胞因子比值(IFN-γ/IL-4) | <2.5 | 比值>2.5提示Th1优势,引发炎症损伤胚胎 | 补充IL-4或维生素D3,抑制Th1细胞过度活化 |
| 封闭抗体(APLA) | 阳性(ELISA法检测滴度>1:64) | 阴性时母体无法识别胚胎为“半同种异体”,导致排斥 | 淋巴细胞主动免疫治疗或丈夫淋巴细胞皮内注射 | |
| 自身免疫 | 抗磷脂抗体(aPLs)、抗核抗体(ANA) | 阴性 | 阳性可能引发胎盘微血栓形成,阻断胚胎血供 | 确诊者需长期服用小剂量阿司匹林联合低分子肝素抗凝 |
需强调的是, 免疫异常的诊断需排除感染、肿瘤等其他疾病 ,避免盲目使用免疫抑制剂。例如,部分女性抗核抗体阳性实为系统性红斑狼疮活动期,需先治疗原发病再考虑备孕。此外,免疫调节治疗需在生殖免疫专科医生指导下进行,定期监测药物副作用(如肝肾功能、血常规)。
五、移植操作细节:着床成功的临门一脚
移植操作的规范性直接影响胚胎在宫腔内的位置与存活状态 。即使前期准备充分,若操作中出现内膜损伤、胚胎暴露时间过长等问题,仍可能导致着床失败。以下是需把控的关键环节:
| 操作环节 | 技术要求 | 不规范操作的潜在影响 | 优化建议 |
|---|---|---|---|
| 移植导管选择 | 软硬度适中、管径与宫腔形态匹配(常用Cook或Wallace导管) | 导管过硬易刮伤内膜,过软可能导致胚胎滞留导管内 | 术前超声评估宫腔深度与形态,选择合适型号导管 |
| 胚胎装载与运输 | 使用含HEPES缓冲液的培养液,运输时间<2分钟 | 培养液pH波动或运输超时会导致胚胎活力下降 | 实验室与手术室无缝衔接,减少胚胎离体时间 |
| 移植位置定位 | 超声引导下将胚胎置于宫腔中上段,距宫底1-2cm | 位置过低靠近宫颈口易致胚胎排出,过高可能接触宫底内膜薄弱区 | 全程超声监控导管尖端位置,确保精准释放 |
| 术后体位管理 | 移植后静卧15-30分钟即可正常活动 | 长时间卧床会增加下肢静脉血栓风险,且不影响胚胎游走定位 | 避免剧烈运动,保持轻松心态即可 |
移植后的黄体支持同样属于操作延伸环节。 充足的孕酮供应能维持内膜稳定性,促进胚胎滋养层细胞侵入 。临床常用方案包括阴道用药(如雪诺酮)、肌注用药(如黄体酮注射液)或口服给药(如地屈孕酮),需根据个体吸收情况选择。部分患者因担心药物副作用自行减量,反而可能导致孕酮水平波动,增加着床失败风险。
4bb囊胚着床成功率受胚胎质量、母体生理状态、内膜容受性、免疫微环境及移植操作五大因素共同影响,各因素间相互关联、缺一不可。临床数据显示,单一因素优化可使着床率提升10%-15%,而多因素协同干预可将成功率提高至60%以上。