2020年11月,由中华医学会肝病学分会制定的《原发性肝癌二级预防共识》在全国肝癌会议上首发,2021年3月,《中华肝脏病杂志》、《临床肝胆病杂志》和《实用肝脏病杂志》收稿/发布。4月8-10日,在第十一次全国病毒性肝炎慢性化、重症化基础与临床研究进展学术会议上,河北医科大学第三医院南月敏教授对本共识进行了精彩解读。
共识制定背景及意义
我国已经出台《健康中国行动》和《中国防治慢性病中长期规划》,然而,国内外尚无原发性肝癌二级预防共识或指南。为了规范原发性肝癌危险人群的有效预防、早期筛查及诊断,提高早期发现率、诊断率和根治率,中华医学会肝病学分会组建多学科团队,2020年6月21日在线上召开大纲讨论会,2020年10月31日在北京召开共识讨论会,依据原发性肝癌的病因学、发病机制、诊断技术、预防及治疗研究进展,结合中国国情及现状,制定《原发性肝癌二级预防共识》,填补了我国慢性肝病人群肝癌预防及筛查规范的空白。
肝细胞癌一级预防的目标人群是普通人群;二级预防的目标人群为慢性HBV或HCV感染及其他慢性肝病人群,预防措施包括抗HBV/HCV及其他肝病病因治疗,抗纤维化治疗,控制相关危险因素,筛查及监测HCC发生;三级预防是对已发生HCC并行根治性治疗的人群采取预防措施,减少复发、降低病死率和提高生存率。
依据GRADE分级,共识中的证据分为高3个级别,推荐等级分为强。
术语
原发性肝癌:简称肝癌,指原发于肝细胞或肝内胆管上皮细胞的恶性肿瘤,主要包括HCC、肝内胆管细胞癌和HCC-ICC混合型3种不同病理学类型,其中,HCC占85%~90%,本共识主要指HCC。
危险因素:引起HCC发生或促使其发生概率增加的因素,包括病毒感染、个人行为、生活方式、环境和遗传等多方面因素。
癌前病变:指具有癌变潜能的良性病变。HCC的癌前病变是指在慢性肝病背景下,因肝内组织结构和细胞形态的异型性,形成具有潜在恶变风险的异型增生结节,包括低度异型增生结节和高度异型增生结节,两者的恶变风险依次增加。
早期HCC:单个癌结节直径≤5cm或2~3个癌结节,最大结节直径≤3cm的HCC,无血管侵犯及肝外转移,可以获得根治性治疗。巴塞罗那肝癌临床分期0~A期;中国肝癌临床分期1a~1b期。
肝胆特异性MRI对比剂:可被肝细胞快速摄取及转运至细胞外,通过缩短组织氢原子的纵向弛豫时间,在相对较短时间窗内进行肝脏血管成像、胆管成像,检出与定性诊断肝脏局灶性病变、评价肝功能。新型肝胆特异性MRI对比剂包括钆塞酸二钠和钆钡葡胺。
HCC常规筛查:根据慢性肝病HCC危险分层,采用常规腹部超声及血清AFP或联合AFP异质体3、异常凝血酶原等筛查与监测HCC发生的方法。
HCC加强筛查:根据慢性肝病HCC危险分层及常规筛查发现,采用CT及MRI平扫和多期相动态增强成像筛查与监测HCC发生的方法。
流行病学
2020年12月,世界卫生组织国际癌症研究署发布了全球最新癌症负担数据,全球肝癌年新发病例90.6万,居恶性肿瘤发病谱第6位,中国肝癌年新发病例41万,占全球的45.3%;全球肝癌年死亡病例83万,位居恶性肿瘤第3位,中国肝癌年死亡病例39.1万,占全球的47.1%。
全球HCCBRIGE研究表明,我国大陆地区BCLC分期为C/D期的HCC诊断比率50%,总体生存期平均约23个月,5年生存率仅为11.7%~14.1%。因此,我国HCC早期诊断率较低,早期、规范筛查为亟待解决的问题。
病因及危险因素
2015年全球疾病负担研究表明,亚洲肝癌的主要病因包括HBV感染、HCV感染和酒精,HCC发生风险分别为26%~41%、9%~25%和18%~32%,6%~27%为其他病因。HBV感染仍然是我国肝癌最主要的病因,2019年中国原发性肝癌临床登记调查中期报告表明,HBV感染及HBV/HCV合并感染占肝癌病因的92.05%,HCV感染、酒精和其他病因分别占5.26%、1.65%和1.04%。
在我国,各种原因导致的肝硬化、慢性HBV感染、慢性HCV感染、非酒精性脂肪性肝病、酒精性肝病和长期黄曲霉毒素暴露者的HCC风险分别为33%、15%~40%、0.5%~7.9%、2.4%、4.8~5.7%和4.6%~28.2%。HCV、HBV、酒精性和胆汁淤积性肝硬化患者的5年HCC累积发生率依次为30%、15%、8%和4%,非酒精性脂肪性肝炎和自身免疫性肝炎肝硬化患者的10年HCC累积发生率分别为16.3%和4.6%。
推荐意见1:任何病因所致肝硬化都有发生HCC的风险,乙型肝炎肝硬化是我国HCC的主要病因,是筛查的重点监测人群。
HBV感染者的HCC发生风险为无感染者的10~65倍,相关危险因素包括:HBVDNA高水平复制、HBV基因型、年龄40岁、男性、有HCC家族史(2个以上家庭成员,风险增加5.6倍)。年龄40-49岁、50-59岁和≥60岁患者相对于40岁患者的HCC风险依次增加3.6倍、5.1倍和8.3倍。东亚地区免疫耐受期、慢性乙型肝炎和肝硬化患者的5年累积HCC发病率分别为1%、3%和17%。
HCV感染、ALD及NAFLD患者的HCC相关危险因素:HCV感染者的HCC发生风险随着HCV相关肝纤维化的进展呈递增趋势,肝纤维化F1~4期患者的HCC年发病率分别为0.5%、2.0%、5.3%和7.9%。酒精增加HCC发生风险,每天饮酒含乙醇量25g、50g和100g者较不饮酒者的HCC风险分别增加1.19倍、1.40倍和1.81倍。我国普通人群NAFLD患病率为15%,据此推算,全国约有1.73~3.38亿例NAFLD患者,NAFLD相关HCC发病率为0.44/1000人年。NAFLD患者FIB-4为1.30~2.67和2.67较FIB-41.3患者发生HCC风险依次增加3.74和25.2倍。
多种病因及危险因素累积增加HCC风险:HBV+HCV+DM+肥胖患者较HBV+HCV患者的HCC发生风险增加100倍以上;HBV+黄曲霉毒素暴露患者较对照组的HCC发生风险增加73倍;HBV+HCV+嗜酒患者较对照组的HCC发生风险增加53.9倍;HBV+HCV患者较对照组的HCC发生风险增加19.1倍;HBV+DM患者较HBV感染患者的HCC发生风险增加2.27倍;HCV+肥胖患者较HCV感染患者的HCC发生风险增加4.13倍;HCV+DM患者较HCV感染患者的HCC发生风险增加3.52倍。
推荐意见2:多种病因或危险因素叠加(如慢性HBV或HCV感染合并ALD、NAFLD,合并T2DM或代谢综合征等)可显著增加HCC发生风险,此类人群应密切监测HCC的发生。
HCC的癌前病变:研究表明,肝硬化结节、低度异型增生结节和高度异型增生结节1、3、5年的HCC累积发生率分别为3.3%、9.7%和12.4%,2.6%、30.2%和36.6%及46.2%、61.5%和80.8%。
推荐意见3:经影像学证实的癌前病变[LGND及HGND,LI-RADS4]为HCC发生的极高风险人群,应严密监测结节增长及性质变化。
危险人群
对慢性肝病人群进行HCC危险分层:
低危人群:年龄≤30岁,各种原因所致慢性肝病的早期及稳定期,包括慢性非活动性HBsAg携带者、乙型肝炎免疫控制期、单纯性脂肪肝、Gilbert综合征、Dubin-Johnson综合征、良性复发性肝内胆汁淤积等良性遗传代谢性肝病患者。
中危人群:年龄>30岁的慢性乙肝患者(无肝癌家族史,无长期酗酒、吸烟、明确接触致癌毒物史、无合并糖尿病或肥胖者)、慢性丙型肝炎、NASH、酒精性肝炎、自身免疫性肝炎、原发性胆汁性胆管炎、Wilson病等慢性肝病活动期的患者。
高危人群:各种原因所致的肝硬化;年龄≥30岁的慢性乙肝患者,有肝癌家族史,长期酗酒、吸烟史,明确接触致癌毒物史,或者合并糖尿病或肥胖。
极高危人群:超声等影像学检查发现肝内疑似癌前病变或非典型占位性病变;血清AFP≥20ng/ml,伴或不伴DCP≥40mAU/ml或AFP-L3≥15%;影像学或肝组织病理学证实的肝脏异型增生结节。
二级预防措施
早期筛查与诊断
1.血清标志物
AFP用于诊断各期HCC的灵敏度为58.6%~77.5%,特异度为80.0%~97.4%,诊断效能与HCC分期有关;AFP-L3用于诊断各期HCC的灵敏度为45.9%~50.7%,特异度为91.6%~94.0%,可比影像学提前9-12个月发现HCC;PIVKA-Ⅱ用于诊断各期HCC的灵敏度为64.0%~83.5%,特异度为70.3%~96.8%,PIVKA-Ⅱ≥40mAU/ml,用于诊断早期HCC的灵敏度为64%,特异度为89%。
推荐意见4:AFP仍为筛查早期HCC的首选血清学指标,与PIVKA-Ⅱ和AFP-L3联合检测,可提高早期HCC的诊断率。
推荐意见5:血清AFP阴性或轻度升高者,在动态观察的基础上,可联合检测PIVKA-Ⅱ和AFP-L3等,可以提高HCC早期诊断率。
新型HCC标志物的应用价值:糖类抗原199与癌胚抗原、AFP联合检测,可提高HCC诊断率;磷脂酰肌醇蛋白聚糖3≥300ng/ml,诊断HCC的灵敏度为53%,特异度为77%;高尔基体蛋白73117.5ng/ml,诊断HCC的灵敏度为75.3%,特异度为85.4%;骨桥蛋白是一种多功能磷酸糖蛋白,诊断HCC的灵敏度为88%,特异度为87%;微小RNA包括miR-130b、miR-150、miR-182、miR-215和miR-96等,单一miRNA诊断HCC的灵敏度和特异度均80%;液体活检包括循环肿瘤细胞、循环肿瘤DNA、肿瘤相关甲基化、长链非编码RNA和外泌体等,对诊断HCC的应用价值尚需进一步研究。
2.影像学检查
腹部常规超声是最常用的HCC筛查和检测手段,对直径2cm以上肝脏占位性病变的灵敏度较高;超声造影的典型表现为“快进快出”,动脉相均匀或不均匀增强,门脉相和延迟相为低回声甚至无回声。
CT的典型特征为“快进快出”,平扫较正常肝脏密度低,动脉期明显强化呈高密度,随造影剂流出密度快速降低,门静脉期的肿瘤强化低于肝实质。
MRI的典型特征为平扫可见长T1长T2信号,增强扫描可见动脉期明显强化或不均匀强化;门脉期迅速廓清呈等信号或低信号;部分患者可见肿瘤周边假包膜影像。扩散加权成像序列为高信号病灶。
影像学检查诊断早期HCC的效能:超声诊断早期HCC的灵敏度为32%~63%,特异度为91%~95%;超声造影诊断早期HCC的灵敏度为80%~94%,特异度为82%~98%;肝脏CT诊断早期HCC的灵敏度为66%~79%,特异度为90%~94%。钆塞酸二钠-MRI诊断小肝癌的灵敏度为90%~96%,特异度为87%~97%。
推荐意见6:常规腹部超声检查是HCC危险人群监测的主要影像学手段,可发现2cm的肿瘤及结节;超声造影可辅助鉴别肿瘤性质。
推荐意见7:肝脏CT平扫及增强为早期发现、早期诊断HCC的重要影像学方法之一,可用于直径1cm结节的鉴别诊断及监测。
推荐意见8:多模式MRI是诊断HCC最敏感的影像学方法,可发现直径≤1cm的肿瘤,用于结节性肝硬化的HCC筛查、鉴别超声发现的可疑结节性质。肝细胞特异性对比剂Gd-EOB-DTPA增强MRI可提高直径≤1cmHCC的检出率,对于鉴别良性增生结节、癌前病变和早期HCC具有重要临床应用价值。
3.肝组织病理学
肝穿刺活组织学检查适用于缺乏典型影像学特征的肝内结节,鉴别局灶增生性结节、异型增生结节、早期HCC等,并可明确HCC分子表型,指导治疗和判断预后。
肝脏硬度及储备功能评估
HCC风险因素评估是早期发现和预测疾病发生发展的重要措施,疾病进展程度、肝脏储备功能、有无合并其他疾病、免疫状态等均与HCC的发生有关。终末期肝病模型评分≥10分的患者超声诊断早期肝癌的灵敏度为60%,低积分者仅为18.8%。肝脏瞬时弹性成像所检测的肝脏硬度值有助于预测慢性乙肝和慢性丙肝患者的HCC发生风险。研究表明,LSM为8.1~13kPa、13.1~18kPa、18.1~23kPa和23kPa慢性乙肝患者发生HCC的风险依次增加3.07倍、4.68倍、5.55倍和6.60倍。LSM12.0kPa、12.0~24.0kPa和24.0kPa慢性丙肝患者的5年累积HCC发病率分别为0.9%、9.5%和45.1%。
推荐意见9:肝储备功能及肝硬度准确评估对预测慢性肝病HCC发生风险有一定参考价值。
肝癌筛查与监测
全球HCCBRIGE研究表明,HBV感染是我国大陆地区HCC最重要的危险因素,AFP的中数值较高,早期诊断率较低,BCLC分期为0、A、B、C和D期的诊断构成比分别为3%、30%、9%、55%和2%。规范筛查与监测是早期发现、早期诊断及根治HCC的关键。
2010年7月-2013年7月,美国Amit等研究人员通过超声±AFP检测,对680例肝硬化患者进行HCC筛查,通过CT、MRI、肝活检或血管造影进行确诊,随访3年期间,确诊78例HCC,其中筛查组有48例,早期HCC诊断率和根治率分别为70.2%和22.9%;非筛查组有30例,早期HCC诊断率和根治率分别为40.0%和0%(P值分别为0.009和0.005)。超声诊断早期HCC约为63%,AFP诊断率约为31.2%,两者联合后早期HCC诊断率可提至71%。
依据慢性肝病患者的HCC危险分层进行筛查。
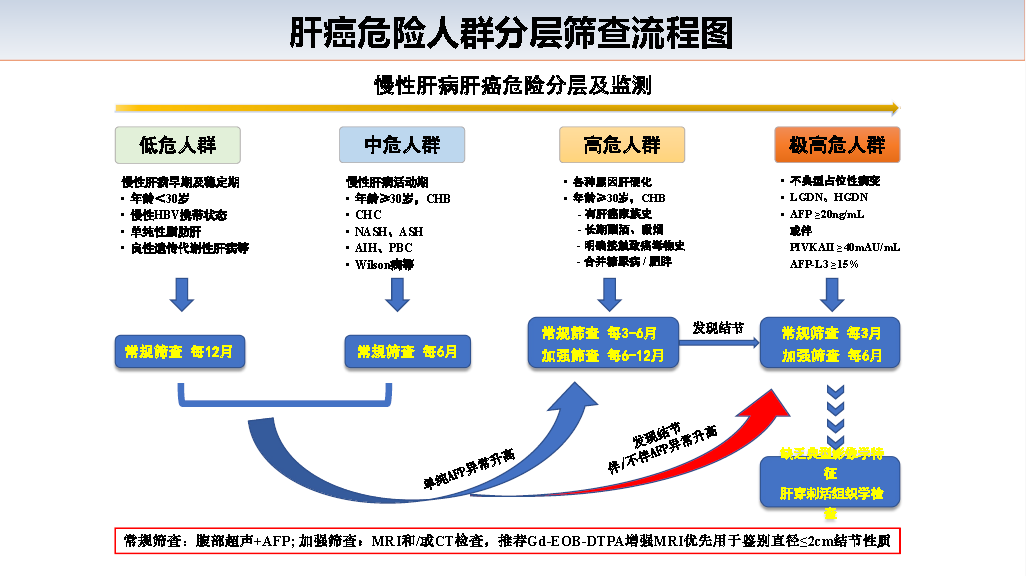
图1.HCC危险人群分层及筛查流程图
推荐意见10:腹部超声联合AFP为慢性肝病患者HCC常规筛查方法,多模式肝脏MRI和/或CT为加强筛查方法。低危人群每年1次常规筛查,中危人群每6个月1次常规筛查;高危人群每3~6个月1次常规筛查,每6~12个月1次加强筛查;极高危人群每3个月常规筛查1次,每6个月加强筛查1次。
推荐意见11:监测过程中腹部超声发现1cm结节,3个月复查1次,结节增长或结节1cm且AFP20ng/ml,应启动肝癌加强筛查流程。影像学检查不能确定结节性质者,可考虑在影像引导下行诊断性肝穿刺活组织学检查。
肝癌相关疾病的治疗与干预
1.病因治疗
慢性HBV感染应用核苷和聚乙二醇干扰素-α抗病毒治疗;慢性HCV感染应用直接作用抗病毒药物治疗;NAFLD患者通过改变不良生活方式、增加有氧运动等措施,纠正相关代谢紊乱;ALD患者戒酒;消除黄曲霉毒素等致癌因素的暴露。
2.抗炎治疗
根据不同病因肝脏炎症的特点,选择抗炎保肝、利胆药物治疗。
3.抗纤维化治疗
复方861冲剂、益气活血方、扶正化瘀胶囊、安络化纤丸、复方鳖甲软肝片等中药复方在临床应用中具有一定的抗肝纤维化作用。
推荐意见12:慢性乙肝患者采用NAs或Peg-IFN-α抗病毒治疗,慢性丙肝患者采用DAA治疗并获得持续病毒学应答,可降低HCC风险,但不能完全消除,尤其对于已进入肝硬化阶段患者,获得病毒学应答后仍需按筛查流程监测HCC的发生。
推荐意见13:戒酒可降低ALD患者的HCC风险。
推荐意见14:NAFLD患者应通过改变不良生活方式、增加有氧运动等措施,控制体重和防治代谢紊乱,以降低HCC风险。
推荐意见15:慢性肝病合并T2DM增加HCC风险,应严格监测及控制血糖水平。
六
尚待研究和解决的临床问题
1.筛查与诊断早期HCC的高灵敏度和特异度血清学标志物研究;
2.丙型肝炎肝硬化患者DAAs治疗后HCC发生风险;
3.抗病毒联合中/西药抗纤维化治疗慢性病毒性肝炎预防HCC的多中心临床研究;
4.复方中药治疗非病毒性肝病相关肝硬化降低HCC风险的临床研究;
5.抗病毒与免疫调节药物联合治疗降低乙型和丙型肝炎相关HCC风险研究;
6.慢性乙肝、慢性丙肝合并NAFLD、ALD的HCC累积发病率;
7.消除代谢相关脂肪性肝病病因对HCC发生率的影响;
8.实施肝癌筛查计划的卫生经济学评价。